
В последние годы на эссенциальную, или «первичную», гипертонию в экономически развитых странах приходится не менее 95% всех регистрируемых АГ.
Смертность от сердечно–сосудистых заболеваний устойчиво заняла первое место в структуре общей смертности и превысила показатели от всех других причин, вместе взятых (>50%) [1].
Конечная цель терапии гипертонической болезни (ГБ) – предотвратить развитие нарушений мозгового кровообращения, инфаркта миокарда, внезапной сердечной смерти, сердечной и почечной недостаточности и улучшить отдаленный прогноз.
Эксперты ВОЗ–МОАГ рекомендуют использовать следующие комбинации антигипертензивных препаратов:
• тиазидный диуретик (ТД) и b–адреноблокатор (БАБ);
• ингибитор АПФ и диуретик;
• блокатор АТ1–ангиотензиновых рецепторов (БАР) и диуретик;
• b–адреноблокатор и блокатор кальциевых каналов (БКК);
• ингибитор АПФ и БКК;
• b–адреноблокатор и a1–адреноблокатор [1].
Учитывая, что в большинстве случаев рекомендуемая ВОЗ цель терапии АГ (снижение АД ниже 140/90 мм рт.ст.) не может быть достигнута с помощью монотерапии, рекомендуется шире использовать комбинированные антигипертензивные препараты.
Применение комбинации гипотензивных препаратов должно отвечать следующим требованиям:
1) действие препаратов должно быть взаимодополняющим;
2) гипотензивный эффект комбинации должен превосходить эффект каждого компонента по отдельности;
3) должно достигаться улучшение переносимости лечения за счет нивелирования побочных эффектов.
В крупных рандомизированных испытаниях применялись следующие комбинации гипотензивных средств, которые в рекомендациях ЕОГ/ЕОК 2007 г. признаны оптимальными: тиазидный диуретик (ТД) и ингибитор ангиотензинпревращающего фермента (иАПФ), ТД и блокатор рецепторов ангиотензина II (БАР), блокатор кальциевых каналов (БКК) и иАПФ, БКК и БАР, БКК и ТД, b–адреноблокатор (БАБ) и БКК дигидропиридинового ряда.
Одной из часто применяемых в последние годы является комбинация тиазидных диуретиков (ТД) и блокаторов ангиотензиновых рецепторов (БАР, сартаны).
Учитывая сходный механизм действия, данная комбинация обладает теми же преимуществами, что и сочетание иАПФ с ТД. Однако при применении сартанов в отличие от иАПФ не наблюдается «эффекта ускользания», достигается более полная блокада «тканевых» эффектов РААС; сартаны имеют лучшую переносимость и в отличие от иАПФ, не вызывают сухого кашля и ангионев¬ро¬тического отека [3].
Многоцентровое рандомизированное двойное слепое исследование LIFE (Losartan Intervention For Endpoint reduction in hypertension study), продолжавшееся около 5 лет, стало одним из центральных, продемонстрировавших эффективное воздействие лозартана на конечные точки при артериальной гипертензии [5].
В исследовании LIFE приняли участие 9193 пациента в возрасте 55–80 лет с АГ и признаками гипертрофии левого желудочка (ЭКГ–критерии). По истечении 1–2–недельного вводного периода приема плацебо пациенты с уровнем систолического АД 160–200 мм рт.ст. и диастолического АД 95–115 мм рт.ст. были рандомизированы в группы приема лозартана или атенолола. При недостаточном снижении уровня АД допускалось присоединение гидрохлоротиазида или других ангигипертензивных препаратов (за исключением иАПФ, сартанов и b–блокаторов). При подведении итогов выяснилось, что в группе лозартана смерть от всех причин наступила у 63 больных, а в группе атенолола – у 104 больных (р=0,002). Число умерших в результате кардиоваскулярной патологии составляло 38 в группе лозартана и 61 в группе атенолола (р=0,028). Ишемический инсульт развился у 51 больного, получавшего лозартан, и у 65 больных, получавших атенолол (р=0,205), а острый инфаркт миокарда – у 41 и 50 больных соответственно (р=0,373). Госпитализация по поводу обострения ХСН потребовалась 32 пациентам из группы лозартана и 55 – из группы атенолола (р=0,019).
Среди больных сахарным диабетом (СД) в исследовании LIFE первичные конечные точки наблюдали у 17 больных, получавших лозартан, и у 34 получавших атенолол [5]. От сердечно–сосудистых заболеваний скончались 4 больных СД, получавших лозартан, и 15 больных, получавших атенолол. Число умерших по другим причинам составило 5 и 24 соответственно. Средний уровень АД к концу наблюдения в группах лозартана и атенолола составил 146/79 и 148/79 мм рт.ст. соответственно, снижение составило 31/17 и 28/17 мм рт.ст. от начальных показателей соответственно. У больных СД, получавших лозартан, значительно реже наблюдалась альбуминурия по сравнению с группой атенолола (8 и 15% соответственно, р=0,002), что свидетельствует о ренопротективных свойствах лозартана и о его способности нормализовывать функцию эндотелия, одним из признаков нарушения которой является альбуминурия.
Лозартан оказался значительно эффективнее атенолола в отношении регресса гипертрофии миокарда левого желудочка, что представляется особенно важным, поскольку гипертрофия миокарда считается предиктором неблагоприятных кардиоваскулярных осложнений. У больных СД степень гликемии в группах приема лозартана и атенолола не различалась, однако дальнейший анализ показал, что прием лозартана ассоциировался с повышением чувствительности тканей к инсулину. На фоне приема лозартана уровень мочевой кислоты в сыворотке крови больных снизился на 29% (р=0,004), что отразило урикозурическое действие препарата. Повышенный уровень мочевой кислоты ассоциирован с сердечно–сосудистой заболеваемостью и может рассматриваться в качестве фактора риска АГ и ее осложнений. Столь выраженным влиянием на уровень мочевой кислоты из всех сартанов обладает только лозартан, что может быть использовано у больных АГ с гиперурикемией [5].
Из исследования LIFE можно сделать еще один вывод: чтобы добиться хорошего эффекта, пациент должен получать адекватную дозировку. 50% пациентов получали базисную дозировку 100 мг – дозировку с максимальным органопротективным эффектом. Лозартан (Лориста) доступен в продаже в дозировке 100 мг, и больному достаточно принять всего одну таблетку 1 раз/сут. для достижения результатов терапии.
J. Puig и соавт. в двойном слепом исследовании у больных АГ отметили достоверное увеличение экскреции мочевой кислоты на фоне приема в течение 4 нед. лозартана по сравнению с эпросартаном. Достоверное снижение уровня мочевой кислоты в крови на 7% на фоне терапии лозартаном отмечено также при сравнении его с ирбесартаном [11].
Только на фоне приема лозартана (но не других БАР) отмечается небольшое снижение плазменных концентраций мочевой кислоты [14]. Вероятно, этот эффект можно объяснить прямой ингибицией урат–анионной помпы проксимальных канальцев, которые отвечают за реабсорбцию уратов [10].
В исследовании B.A. Soffer и соавт., включавшем 122 белокожих пациента, оценивалась эффективность 3 режимов дозирования лозартана: 50 мг однократно в сутки, 100 мг однократно в сутки, 50 мг дважды в сутки. Гидрохлортиазид в дозе 12,5 мг/сут. назначался больным с недостаточным ответом на применение лозартана (через 4 недели от начала приема лозартана). 24–часовое мониторирование АД показало более устойчивый антигипертензивный ответ при использовании 100 мг однократно в сутки или 50 мг 2 раза в сутки лозартана по сравнению с однократным его приемом. Присоединение гидрохлоротиазида сопровождалось более выраженным снижением АД (в среднем 6/4 мм рт.ст.).
Следует отметить, что антигипертензивная активность лозартана (Лориста) выше у пациентов с исходно повышенными уровнями активности ренина плазмы [6].
Таким образом, данные многоцентровых исследований, а также отдельные небольшие исследования показали высокую эффективность препаратов группы сартанов, в частности, лозартана, при артериальной гипертонии.
Эта группа препаратов вошла в международные и отечественные рекомендации по лечению АГ. Эксперты ВОЗ и Международного общества по изучению гипертонии относят БАР (сартаны) к антигипертензивным препаратам первого ряда, которые пригодны для длительного лечения [1].
В 2008 году компания KRKA с успехом представила в России препарат Лориста (лозартан + гидрохлоротиазид), который заслужил доверие врачей и пациентов в странах Европы. Механизм его действия основан на блокировании рецепторов к ангиотензину II, благодаря чему расслабляется сосудистая стенка, снижается давление и нагрузка на сердечную мышцу, а также на выведении ионов натрия и калия. Лозартан снижает ОПСС, давление в малом круге кровообращения; уменьшает постнагрузку, оказывает диуретический эффект, препятствует развитию гипертрофии миокарда.
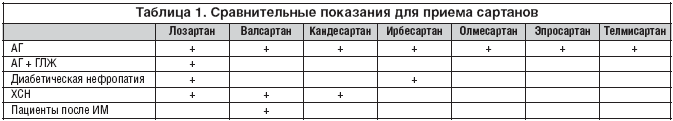
Лориста относится к самому современному классу гипотензивных препаратов – сартанам. Препараты этой группы действуют на ту же систему, что и иАПФ, но имеют другую точку приложения: они препятствуют воздействию ангиотензина II на рецепторы, т.е. действуют более целенаправленно, чем иАПФ. Кроме того, в отличие от иАПФ сартаны не влияют на систему брадикинина, и для них не характерно такое побочное действие иАПФ, как кашель. Сравнительные показания для приема сартанов представлены в таблице 1.
В целом Лозартан переносится лучше, чем другие группы гипотензивных препаратов, его переносимость сопоставима с плацебо.
Лозартан, действующее вещество препарата Лориста, имеет самую мощную доказательную базу из всех сартанов. Лозартан не только самый изученный сартан, он имеет еще и больше всего показаний к применению.
Лозартан (Лориста) отличается от других антигипертензивных средств:
– урикозурическим эффектом,
– позитивным влиянием на эректильную дисфункцию,
– противовоспалительными и антиагрегантными свойствами,
– ослаблением окисления ЛПНП,
– улучшением когнитивных функций.
Прием лозартана 1 раз/сут. приводит к статистически значимому снижению систолического и диастолического АД. В течение суток лозартан равномерно контролирует АД, при этом антигипертензивный эффект соответствует естественному циркадному ритму. Снижение АД в конце действия дозы препарата составляло примерно 70–80% от эффекта на пике действия препарата, через 5–6 ч после приема. Синдром отмены не наблюдается; также лозартан не оказывает клинически значимого влияния на ЧСС.
Эффективность и безопасность Лористы при лечении артериальной гипертензии были подтверждены в международном, многоцентровом клиническом исследовании (Польша, Словения и Чехия), в которое вошли 77 пациентов. Пациенты были рандомизированы для приема Лористы или метопролола. В группе A начальная доза Лористы была 50 мг однократно утром в первые 3 недели. В группе B стартовая доза метопролола была 50 мг утром и 50 мг вечером в течение первых 3–х недель. В зависимости от индивидуального ответа пациента на лечение через 3 недели доза удваивалась и еще через 3 недели присоединялся гидрохлоротиазид (12,5 мг). Общая продолжительность лечения была 9 недель. Лориста очень хорошо переносилась в течение 9 нед. терапии. Побочные эффекты были преходящи и не требовали отмены препарата [12].
Проведено исследование Лористы при мягкой и умеренной АГ. Исследование проводилось в Чешской республике (n=119 пациентов) и в Словении (n=208 пациентов), всего 327 пациентов (59% мужчин, 41% женщин). Это было проспективное многоцентровое, открытое контролируемое исследование в непараллельных группах.
Пациенты получали лечение препаратами
Лориста 50 мг, Лориста–Н, Лориста 50 мг + Лориста–Н и Лориста–HD. Срок терапии – 14 недель + 1 неделя периода «отмывки» (у пациентов, получавших предшествующее лечение).
Результаты. Лориста, Лориста–Н и Лориста–HD статистически значимо снижали уровень систолического АД на 26 мм рт.ст. Лориста, Лориста–Н и Лориста–HD статистически значимо снижали уровень диастолического АД на 14 мм рт.ст. Частота сердечных сокращений в ходе исследования не изменялась. 76,1% пациентов стали чувствовать себя лучше, чем на предшествующей антигипертензивной терапии. Терапевтический эффект был хорошим и очень хорошим у 95% пациентов [12].
Эффективность и безопасность Лористы и Лористы–Н при лечении АГ также были подтверждены в ходе постмаркетингового наблюдательного исследования, с участием 1356 пациентов, проведенного компанией–производителем.
На сегодняшний день в аптеках доступны комбинации лозартана и гидрохлоротиазида (Лориста Н и Лориста НД) – лучший выбор для пациентов, нуждающихся в комбинированной терапии. Лориста Н – 50 мг лозартана + 12,5 гидрохлоротиазида, Лориста НD – 100 мг лозартана + 25 гидрохлоротиазида [3]. Теперь в аптеках доступен и полный спектр доз Лориста – это позволит врачу индивидуально подобрать каждому больному необходимую дозировку – Лориста 12,5 мг, 25, 50, 100 мг, Лориста Н и Лориста НД N 30. Наиболее употребимой является дозировка 100 мг. Лориста – единственный европейский сартан с полным спектром дозировок.
После перорального приема лозартан быстро всасывается в ЖКТ. Проходит значительный метаболизм первого прохождения с образованием активных метаболитов карбоновой кислоты и других неактивных метаболитов. Системная биодоступность – 33%. Максимальная концентрация лозартана в сыворотке крови достигается на протяжении 1 ч, а его активного метаболита – на протяжении 3–4 ч после применения. Препарат применяют независимо от приема пищи. Лористу можно применять с другими гипотензивными препаратами.
Артериальная гипертензия: начальной и поддерживающей дозой для большинства пациентов является 50 мг 1 раз в сутки (1 табл. Лористы). Максимальная суточная доза — 100 мг. Максимальный гипотензивный эффект достигается через 3–6 нед. лечения. У пациентов со сниженным внутрисосудистым объемом (например, у тех, кто принимает диуретики в высоких дозах) начальной рекомендуемой дозой является 25 мг 1 раз в сутки. Для людей преклонного возраста и пациентов с умеренным нарушением функции почек, включая пациентов, которым проводится диализ, не следует изменять начальную дозу. Для пациентов с дисфункцией печени лечение рекомендуется начинать с более низких доз. Начальная доза может быть 25 мг (0,5 табл. Лористы) 1 раз в сутки.
Комбинация блокаторов кальциевых каналов (БКК) и сартанов (БАР)
Данная комбинация постепенно приобретает популярность, о чем свидетельствуют новые клинические испытания и появление новых лекарственных форм. Эта комбинация сочетает высокую гипотензивную эффективность и органопротективные свойства.
В исследовании ALPINE комбинация фелодипина и кандесартана не уступала по эффективности комбинации атенолола и гидрохлоротиазида, не оказывая негативного влияния на показатели метаболизма.
Исследование NICE–Combi показало, что комбинированная терапия кандесартаном в дозе 8 мг/сут. и нифедипином CR – 20 мг/сут. не только эффективнее снижает АД по сравнению с монотерапией кандесартаном в дозе 12 мг/сут., но и уменьшает экскрецию альбумина с мочой [Hasebe N et al., 2005]; кроме того, при анализе показателя стоимость/эффективность комбинированная терапия оказалась более выгодной [Fujikawa K et al., 2005].
Имеются дополнительные эффекты комбинированной терапии БКК и БАР. Так, у пожилых больных, страдающих АГ и СД, получающих кандесартан 8 мг/сут., добавление бенидипина 4 мг/сут., помимо стабилизации АД в пределах целевых значений, увеличивало уровень липопротеидлипазы плазмы и уменьшало отношение ЛПНП/ЛПВП [Sasaki H et al., 2006].
Комбинация БАР и ингибиторы АПФ
Эта комбинация используется не так часто, т.к. считается, что оба препарата воздействуют на разные уровни РААС и потенцирования гипотензивного действия не происходит. Между тем иАПФ не обеспечивают полной блокады РААС, в то время как дополнительное назначение БАР позволяет серьезно снизить ее активность. При этом эффекты иАПФ опосредуются не только влиянием на РААС, но и торможением деградации брадикинина.
Таким образом, речь идет о взаимодополняющем действии препаратов [Чазова И.Е., 2007]. Эта комбинация представляется полезной при лечении гиперрениновых форм АГ или тогда, когда подавление активности РААС особенно важно для защиты органов–мишеней (больные с СД, нефропатией, ГЛЖ).
В исследовании CALM у пациентов с АГ и СД типа 2 сравнивалась гипотензивная эффективность монотерапии БАР кандесартаном в дозе 16 мг/сут., иАПФ лизиноприлом в дозе 20 мг/сут. и их комбинации. В течение 24 нед. наблюдения при применении комбинированной терапии отмечено достоверно большее снижение АД, чем при монотерапии каждым препаратом [1].
В исследовании COOPERATE совместное применение лизиноприла и лозартана по сравнению с монотерапией на 23% снижало риск развития случаев удвоения уровня креатинина и развития терминальной почечной недостаточности. Терапия лозартаном и рамиприлом у больных АГ и микроальбуминурией более эффективно уменьшала экскрецию альбумина по сравнению с монотерапией каждым из препаратов, при одинаковом гипотензивном эффекте [Scaglione R et al., 2005].
По–видимому, у больных АГ в сочетании с СД и нефропатией комбинация иАПФ с БАР эффективнее тормозит прогрессирование поражения почек. Начавшееся в 2006 г. исследование IMPROVE должно изучить способность комбинации ирбесартана с рамиприлом замедлять прогрессирование нефропатии у больных АГ и микроальбуминурией по сравнению с монотерапией рамиприлом.
У пациентов с АГ и ГЛЖ комбинация валсартана с периндоприлом приводила к достоверно большему снижению индекса массы миокарда ЛЖ (ИММЛЖ), жесткости сосудистой стенки и уровня мозгового натрийуретического пептида, чем монотерапия каждым препаратом, причем уровень АД между группами не отличался [Anan F et al., 2005].
Комбинация сартанов со статинами
Данные исследований НРS и ASCOT показали, что статины снижают риск ИБС и ОНМК независимо от исходного уровня липидов крови. Большинство получающих гипотензивную терапию (особенно мужчины старше 50 лет) имеют высокий уровень риска, что оправдывает назначение статинов, которые дополнительно снижают риск ИБС на 30% и ОНМК на 25%. Есть мнение, что статины должны стать стандартной терапией у всех больных, получающих гипотензивную терапию, особенно у больных высокого риска, поскольку эффекты статинов прямо соотносятся с задачами гипотензивной терапии: снижение риска сердечно–сосудистых осложнений, а не только числа больных с повышенным уровнем холестерина [1].
Изучалось влияние комбинаций лозартана с симвастатином и кандесартана с фенофибратом на АД, липидный обмен и маркеры воспаления у больных АГ и гиперлипидемией. Выявлено, что комбинации препаратов обладают аддитивным эффектом в отношении динамики липидов крови, уровней С–реактивного белка, малонового диальдегида, а фенофибрат усиливает гипотензивный эффект кандесартана [Han S.H. et al., 2007; Koh K.K. et al., 2006].
Общее внимание к комплексной терапии АГ, многочисленные клинические исследования, их в целом оптимистичные результаты обозначают современную тенденцию в кардиологии – акцент на разработку комбинированных лекарственных форм, проявляющих одновременно гипотензивные, гиполипидемические, антиагрегантные и другие свойства. Применение таких препаратов, как Лориста, иллюстрирует современный подход к снижению сердечно–сосудистого риска – главной задаче современной кардиологии.
Литература
1. Кардиология: национальное руководство / под ред.Ю.Н.Беленкова, Р.Г.Оганова. – М.: ГЭОТАР–Медиа, 2007. – 1232 с.
2. Руководство по кардиологии: методы исследования сердечно–сосудистой системы / 3. Под ред. Г.И.Сторожакова, А.А.Горбаченкова, Ю.М.Позднякова. – М.: РГМУ, 2002. – В 2–х томах.
3. Сидоренко Б.А., Преображенский Д.В. Блокаторы АТ1–ангиотензиновых рецепторов. Москва, 2001. 200 с.
4. Chalmers J., MacMahon S., Anderson C. еt al. Blood Pressure and Stroke Prevention. – London: Science Press, 1996. – Р.56.
5. Dahlof B, Devereux RB, Kjeldsen SE, et al. Cardiovascular morbidity and mortality in the Losartan Intervention for Endpoint reduction in hypertension study (LIFE): a randomized trial against atenolol. Lancet 2002; 359: 995–1003.
6. Hemodynamic and humoral effects of the angiotensin II antagonist losartan in essential hypertension / E. Grossman, E. Peleg, J. Carroll et al. // Am. J. Hypertens. – 1994. – Vol. 7. – P. 1041–1044
7. Ilson B. Drug interaction studies with eprosartan, a novel angiotensin II receptor antagonist. Am. J. Hypertens. 1998; 11(4 pt 2): 108A, E051 abstract.
8. Ibsen H, Olsen MH, Wachtell K, et al. Does albuminuria predict cardiovascular outcomes on treatment with losartan versus atenolol in patients with diabetes, hypertension, and left ventricular hypertrophy? The LIFE study. Diabetes Care 2006; 29: 595–600.
9. Messerly F.H. The ABCs of Antihypertensive Therapy. Second Edition. Lippincott Williams. 2000. p.325.
10. Molecular identification of a renal urate anion exchanger that regulates blood urate levels / A. Enomoto, H. Kimura, A. Chairoungdua et al. // Nature. – 2002. – Vol. 417. – P.447–452.
11. Puig J. C., Mateos F., Buno A. et. al. Effect of eprosartan and losartan on uric acid metabolism in patients with essential hypertynsion// J. Hypertens 1999; 17: 1033–9.
12. Spinar J, Soueek M, Vitovec J. Kardiologicka revue 2002; 4: 225–30.
13. The Task Force for the management of arterial hypertension of the European Society of Hypertension and of the European Society of Cardiolody. 2007 Guidelines for the management of arterial hypertension. J Hypertens 2007; 25: 1105–1187.
14. Tikkanen, I. Comparison of the angiotensin II antagonist losartan with the angiotensin converting enzyme inhibitor enalapril in patients with essential hypertension / I. Tikkanen, P. Omvik, H.A. Jensen // J. Hypertens. – 1995. – Vol. 13. – P. 1343–1351.
15. Viberti G, Wheeldon NM, MicroAlbuminuria Reduction With VALsartan (MARVAL) Study Investigators Microalbuminuria reduction with valsartan in patients with type 2 diabetes mellitus: a blood pressure–independent effect. Circulation 2002; 106: 672–678.
16. Vogt L, Navis G, Koster J, et al. on behalt of the Angiotensin II Receptor Antagonist Telmisartan Micardis in Isolated Systolic Hypertension (ARAMIS) Study Group. The angiotensin II receptor antagonist telmisartan reduces urinary albumin excretion in patients with isolated systolic hypertension: results of a randomized, double–blind. Placebo–controlled trial. J Hypertens 2005; 23: 2055–2061.
Скворцов Ю.И., Скворцов В.В., Тумаренко А.В., Скворцов К.Ю., Одинцов В.В., Скворцова Е.М.

 Опубликовано в категории:
Опубликовано в категории:  Метки:
Метки:
Очень хорошая статья, информативная, доступная. Спасибо!